
列島縦断AMR対策
事例紹介シリーズ
TOP > 列島縦断AMR対策事例紹介シリーズ > グラム染色の所見と多職種での対話を軸に、広域抗菌薬の大幅な削減を実現
このコーナーでは、薬剤師によるAST(抗菌薬適正使用支援チーム)活動の事例を紹介します。今回はその第2回。400床規模で地域医療を支える岡山市立市民病院(岡山県)では、専従薬剤師を配置し、ASTによる抗菌薬適正使用を支援しています。取り組みの実際について、チームを代表して専従薬剤師の梶田志保さんにお話を伺うとともに、他のASTのメンバーの皆さまにもチーム一丸となった活動の様子についてコメントをいただきました。

(左から)佐藤麻有 氏、梶田志保 氏、山田晴士 氏、井上靖朗 氏
梶田志保(かじたしほ)氏
岡山市立市民病院 薬剤部 薬剤師 感染制御認定薬剤師
2009年岡山大学薬学部卒業、同年、岡山市立市民病院薬剤部に入職し、現職。
2018年よりAST専従薬剤師。
山田晴士(やまだはると)氏 岡山市立市民病院 感染症内科 医長
2020年よりASTのメンバーとなり、チームリーダーを担う。感染症内科としてコンサルテーションを受けつつ血液培養陽性患者や広域抗菌薬の使用例に対して介入を行っている。2025年度より若手感染症内科医の育成にも取り組む。
井上靖朗(いのうえやすろう)氏 岡山市立市民病院 臨床検査技術科 臨床検査技師 感染制御認定臨床微生物検査技師
2018年よりASTに参加。
佐藤麻有(さとうまゆ)氏 岡山市立市民病院 臨床検査技術科 臨床検査技師 感染制御認定臨床微生物検査技師
2022年よりASTに参加。
病院プロフィール
岡山市立市民病院(岡山県岡山市)
岡山市の基幹病院として地域医療を支える地域医療支援病院。400床の規模で「岡山ER」による救急医療や高度急性期機能を強化。患者の約8割が市内居住者であり、市立病院として市民の生命と健康を守る中核的役割を担っている。
DATA(2026年現在)
- 400床、29診療科
- 感染対策向上加算1施設
- 細菌検査室と連携してAST活動を実施
- 感染対策関連の認定:感染管理認定看護師2名(うち1名感染症看護専門看護師)、感染症認定薬剤師1名、感染制御認定微生物検査技師2名、ICD 7名(うち1名感染症専門医)
- 薬剤部:常勤薬剤師31名
薬剤部の特徴
- 初期研修として薬剤師レジデント制を導入
- ASTに専従薬剤師を配置。
- 薬剤業務向上加算を算定し、他医療機関への薬剤師派遣を実施。
- 外来化学療法患者を対象とした薬剤師外来を行っている。
- 日々の業務に必要なデータ、書類、マニュアルなどを管理する薬剤部独自のポータルサイトを作成し院内で共有活用
- 臨床に則した研究への取り組み
危機感と憧れを原点に、AST専従薬剤師に
梶田氏 当院では、抗菌薬適正使用支援加算の導入に合わせ、2018年にASTが編成されました。私自身は大学の微生物研究室に所属していた頃から感染症に強い関心を持っていました。当時、ゼミでは「耐性菌の脅威が将来さらに深刻になる」と繰り返し教えられており、専門薬剤師を目指す頼もしい先輩の姿に憧れたことが、この道に進んだきっかけです。
2014年に感染制御認定薬剤師を取得後、2018年のチーム発足時からは、感染症領域に特化して活動する「AST専従薬剤師」に任命されました。任命を機に、病棟業務や薬剤管理といった薬剤部内でのルーチン業務を離れてデスクを薬剤部ではなく感染対策室に置き、2022年からは細菌検査室に滞在する時間を大幅に増やすなど、機動的に動ける体制で日々の業務に従事しています。
活動の柱は院内ポータルサイトでの「情報発信」と「PAF活動」
ポータルサイトで抗菌薬に関する情報を発信
梶田氏 当院のASTは、医師4名(感染症内科3名、総合内科1名)、薬剤師2名、細菌検査技師2名、看護師1名の計9名で構成されています。活動の柱は大きく二つあり、一つは、院内ポータルサイトを活用した情報発信です。
当院の電子カルテは、起動すると最初に掲示板とポータルサイトのトップ画面が立ち上がる仕組みになっており、そこには日々の告知やマニュアルなど日常診療に必要な情報が掲載されているのですが、当チームではこれらの媒体を用いて「抗菌薬適正使用」に関するお知らせを発信しています。
実務に即した各種マニュアルの整備にも力を入れていて、それらもポータルサイトに掲載しています。「抗菌薬用法・用量一覧表」などはプリントして持ち歩いている医師もおり、現場で大いに役立てていただけているようです。
山田氏(医師) 院内のポータルサイトは、電子カルテから見られるという利便性もさることながら、サイトそのものが非常に使いやすいものとなっています。抗菌薬用法・用量一覧表もそうですが、「院内抗菌薬マニュアル」もサイト内に掲載されていて、外来ではこれをパソコンで見ながら患者さんの処方を組み立てている医師も多いです。
細菌検査室との連携がPAFにもたらすメリット
梶田氏 AST活動のもう一つの強みは、感染症治療の早期段階からモニタリングと提言を行う「PAF(Prospective Audit with Feedback:前向き監査とフィードバック)」を実践している点にあります。この活動は2018年から行っていますが、細菌検査室との連携体制が確立した2022年度から更に強化されました。
通常の介入は抗菌薬を長く使い続けている症例が対象ですが、PAFでは抗菌薬投与開始初日からその選択が妥当かどうかを評価し、必要な培養が取れているかを見て、医師にフィードバックを行います。対象となるのは、メロペネムやタゾバクタム/ピペラシリンといった慎重な使用が求められる広域抗菌薬の投与例で、介入はすべて主治医との合意のもとで行われます。
具体的な流れとしては、朝、私が広域抗菌薬とTDM対象抗菌薬の投与例を部門システムから抽出した後、カルテを確認し、対象者リストを作成します。その後、午前中のうちに診察記事、検査値、画像、培養検体の有無を確認します。必要に応じて細菌検査技師の監督のもとで培養検体のグラム染色の鏡検結果を確認し、アセスメントを行ってカルテにチーム記事を残します。13時半からカンファレンスがあるので、そこで症例提示をし、介入点を整理して主治医に提案を行います。提案は電話や病棟の医師のもとに出向くほか、ICUカンファレンスに参加して行う場合もあります。
そこで今、重要なツールとなっているのが「グラム染色」です。検査結果だけでなく、時には写真などの視覚情報も用いて菌の形を主治医にも見てもらいながら「先生、今この菌がこれだけ出ているのでこうしてはどうですか?」と対話することで提案の説得力は格段に上がります。このようなスタイルを取ることで「治療に対する危機感」を深く共有でき、円滑なチーム医療につながっています。
この契機となったのは、山田先生から指摘された「グラム染色を見ないと何もわからないよ」という一言でした。当時、自分なりに活動できている自負があった私にとってその言葉は青天の霹靂で、それ以来、頻繁に検査室へ足を運んでグラム染色を確認するようになりました。
院内の関係づくりと円滑なコミュニケーションで、薬剤の供給停止に対応
専門性の壁を「対話」で埋め、医師との信頼関係を築く
梶田氏 ASTの立ち上げ当初は院内に感染症専門医がおらず、薬剤師が中心となってASTの活動を牽引しなければならない状況でした。当然、医師と頻繁にコミュニケーションを取る必要がありますが、医師と薬剤師間の信頼関係構築にはまだ自信がなく、不安を感じていました。また、当然ながら、画像診断の「読影」や「フィジカルアセスメント」は医師の領域であり、薬剤師が深く関わることは通常ありません。薬剤師にはその分野の専門的視点がないため、例えば術後感染が疑われている症例で手術記録を読んでも、どこを手術したのかさえわかりませんでした。そうした壁がある中で、いかにして処方提案を受け入れてもらうか、日々葛藤していましたが、当時は“患者さんのため”の一心で「先生、これはどこの臓器の何という部分ですか?」と素直に教えを請い、一つずつ共通言語を増やしていきました。
多忙な医師の中には、薬剤部からの電話にはなかなか出られない方もいらっしゃいます。そこで、メモを渡す、直接会いに行く、時には身振り手振りで熱意を伝えるなど、あらゆる手段で対話の機会を創出しました。私自身、薬剤師になりたての頃はコミュニケーションに苦手意識がありました。ですが、医師と対話を重ねて行くにつれ、気を許してもらえるよう、堅苦しさを減らし懐に入り込むことを意識した現在の対話スタイルができあがっていきました。そうしているうちに想いが伝わったのか、次第に「また来たんかい」と笑いながら耳を傾けてもらえるようになり、今では「抗菌薬のことなら、まずは梶田さんに」と言っていただけるようになりました。
チームでガイダンスを作り、薬剤の供給停止期間を乗り切る
梶田氏 2019年、手術時の感染予防などに広く使われている抗菌薬「セファゾリン」の供給停止という事態に直面しました。このようなシェアの高い薬剤が供給停止になると、代替薬までもが連鎖的に供給不安定に陥りがちです。こうした時に各医師の裁量に委ねてしまうと、利便性の高い広域抗菌薬へ処方が流れ、耐性菌リスクを増大させる恐れもありました。
そこで当チームは、抗菌スペクトラムを厳密に考慮した院内ガイダンスを策定しました。私は文字どおり院内を駆け回り、各診療科の医師から医師へガイダンスの内容を直接説明して「あれにしてください」「これにしてください」と伝えていきました。先の見えない供給不安の中、2週間で決着をつけなければいけない状況で大変な労力を要する作業でしたが、チームが一丸となって指針を示し続けたことでなんとかこの危機を乗り切ることができました。
そしてこの経験は、2022年の「メロペネム」の供給停止時に活かされました。その際は、メロペネムの代替薬を専門診療科と相談の上で決定し、既存の院内マニュアルを改訂しました。また、単に制限をかけるのではなく、主治医に寄り添い体験を共有することに注力しました(後述)。
介入件数1000件超、メロペネムのAUDは9割削減を実現
AST立ち上げから相談件数が急増、現在は年間1000件超に
梶田氏 2018年のAST発足後、2020年に感染症内科医である山田先生が赴任したことで、院内のコンサルテーション件数は一気に加速しました。
山田氏 介入件数は2020年以降、年間300~600件と安定して推移していましたが、2023年からはさらに伸長しています(図1)。グラフ上の数値は900件ほどですが、COVID-19関連や総合内科カンファレンスでの口頭提案など、集計に含まれないものまで合わせると実質的な介入件数は年間1000件以上にのぼります。特に血液培養については、主治医へ直接介入した「相談件数」は100件ほどですが、陽性症例をASTですべて把握し必ずカルテにコメントを残す運用をしており、こうした潜在的な関与を含めれば年間600件程度の症例を実質的にサポートしています。
梶田氏 最近では医師のみならず、各病棟の担当薬剤師から抗菌薬について相談を受けるケースも増えてきました。病棟薬剤師自らが抗菌薬の使用状況を評価し、処方提案を行ってくれることもあります。私たちが整備してきたツールを活用し、スタッフが自発的に行動してくれるようになったことは、チームとして非常に大きな収穫だと思っています。
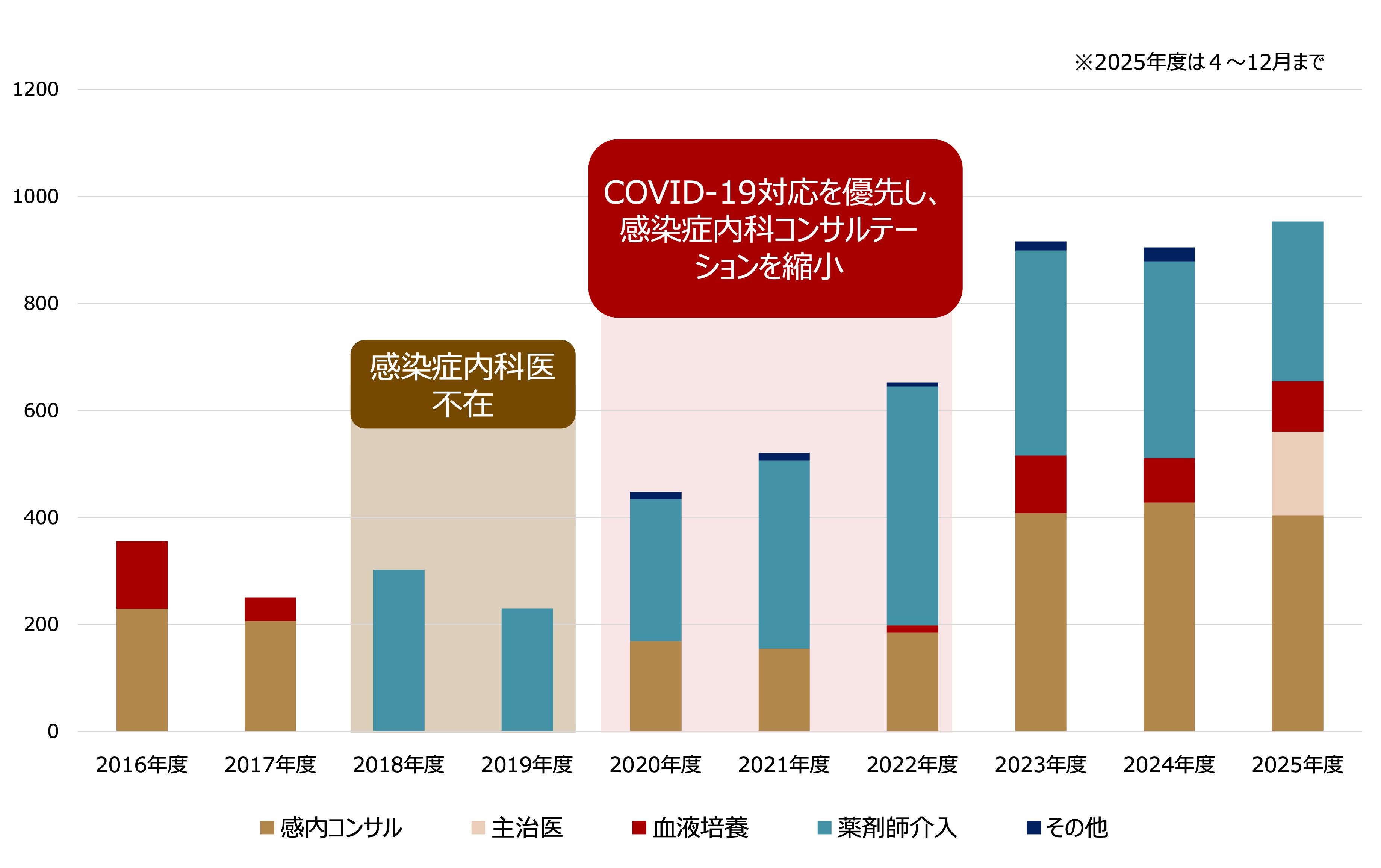
図1 感染症介入件数の内訳推移(2016-2025)
メロペネムのAUDが10分の1に減少
梶田氏 一連の活動により、広域抗菌薬の使用状況は劇的に変化しました。メロペネムのAUD(抗菌薬使用密度)は、ピーク時と比較して10分の1にまで減少しています(図2)。2022年のメロペネム供給停止時に、前年のセファゾリン供給停止時の経験を活かして「抗菌薬臨時マニュアル」を改訂し啓発を徹底したことが現在の減少に大きく影響しているように思います。
山田氏 実はメロペネムの使用量は供給停止前から減少傾向にあり、現場の意識が良い方向に進んでいたところでした。その状況下で供給停止が起きた際、代替薬の基準を明確に定義し、症例ごとのコンサルテーションも強化したのです。主治医に寄り添い、共に治療を考える中で、「メロペネムがなくても適切に治療できる」という実感を現場に持ってもらえました。共通意識を持って成功した体験があるからこそ、供給が回復した現在でも低い水準を維持できているのだと思います。ただ、メロペネムの同効品である「タゾバクタム/ピペラシリン」はまだ多いので、本年度はこの削減に取り組もうと考えています。
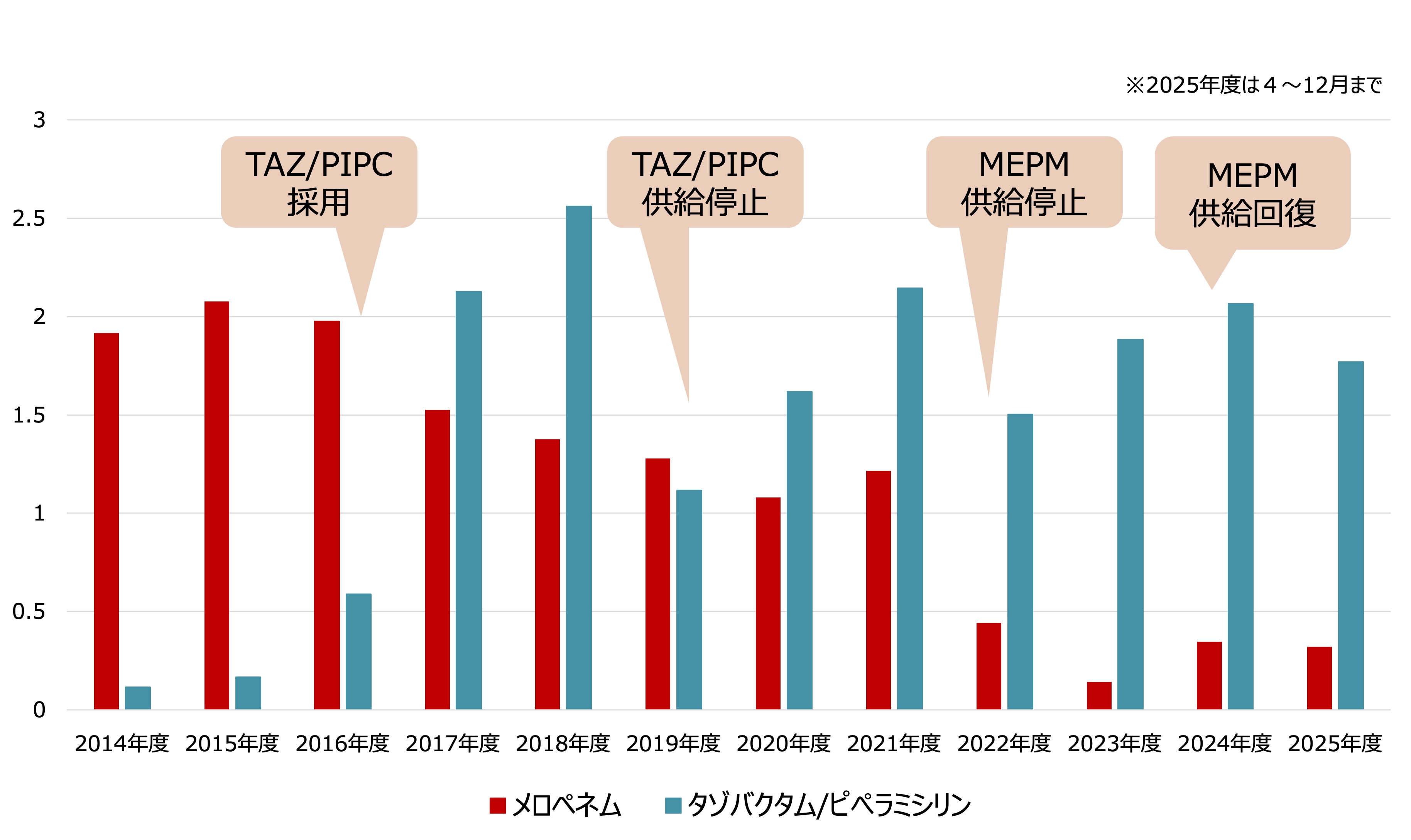
図2 「メロペネム」と「タゾバクタム/ピペラシリン」のAUD推移(DDDs/100beddays)
個人の成長と連携が「質の高いトライアングル」を創出
佐藤氏(臨床検査技師) 私たち検査技師にとっては、目の前の「細菌」と「実際の疾患」の関係を学ぶことは非常に重要で、教科書には載っているけれど隅の方にしか書かれていないような両者の関係についての知識を日々実務の中で深めています。例えば、血液培養から「この菌が出たら他の疾患も関連しているかもしれない」と予測し、それをチームの医師や薬剤師にすぐ相談することができています。私はメンバー中いちばんの若手なのですが、細菌分野を担当する技師として成長できるこの環境にいられることは、非常に恵まれていると感じています。ルーチン業務にとどまらず、もう一歩踏み込んでASTやICTに貢献できる技師を目指したいと思い、感染制御の認定も取得しました。
井上氏(臨床検査技師) 以前は、耐性菌が検出されても自分の業務としては検査室の中だけで完結してしまい、もどかしさを感じていました。主治医に直接報告しても、その後の経過が見えにくい部分もありました。そんな中、梶田さんが薬剤師として検査室に頻繁に足を運んでくれるようになったことで、私たちの活動は一気にパワーアップしたと思います。梶田さんに検査結果を報告すると、すぐに患者さんのアセスメントを行い「薬剤選択をどうするか」まで踏み込んだ提案を組み立ててくれます。私たち検査技師も「細菌」と「治療」という「点」と「点」を「線」として見られるようになり、医師をより深く支えられるようになったと実感しています。
山田氏 臨床で医師が判断に迷う場面は多々ありますが、梶田さんからは薬剤師としての薬学的知見、井上さん、佐藤さんからは検査技師としての詳細な細菌情報が集まる体制になっていることで、私一人で診るよりも何倍もクオリティの高い診療を提供できていると思います。私以外のASTメンバーの医師(感染症内科2名、総合内科1名)も、他職種との信頼関係を通じて確実に知識を深めていますし、「感染臓器」「原因微生物」「抗菌薬」のトライアングルを的確に結びつけられるメンバーが揃ったことで、AST活動の質、ひいては病院全体の抗菌薬適正使用の質が大きく向上したと確信しています。
地域全体の「連携強化」と、AST文化を継承する「人材育成」
山田氏 今後は活動の場を院内だけにとどめず、地域の医療機関への支援にも広げていきたいと考えています。というのも、一医療機関がどれほど努力しても地域全体で抗菌薬の適正使用が浸透しなければ、キノロン耐性大腸菌やESBL産生菌といった耐性菌の拡大を真に食い止めることはできません。ただ、現状、OASCIS(診療所向け抗菌薬適正使用支援システム)に加入している施設はまだ少なく、地域のクリニックにおける抗菌薬の使用状況を正確に把握するのは容易ではない状況です。そのため、まずは外来感染症対策向上加算を通じて連携している19のクリニックとのつながりを深めていくことが直近の目標です。
梶田氏 院内・地域ともに「ASTの文化」を次世代へ継承できる人材の育成も課題です。そのために私たちは、短時間で効果的に学べる教育資材や便利なツールを作り、共有していきたいと考えています。こうした取り組みを通じて地域連携と人材育成の輪を広げ、抗菌薬適正使用が“当たり前の文化”として地域に根付かせていくことが大きな目標です。
医師との対話から始めるAST活動
梶田氏 病院薬剤師は業務範囲が広く、さらなる負担増への懸念から専門分野としてASTを志すことに二の足を踏んでしまう方も少なくありません。これまでの業務から離れ、ASTという専門特化した領域に飛び込むことに不安を感じる方もいるでしょう。しかし私の場合は、これまでのポジションを思い切って手放したことで、多職種の素晴らしいチームに出会い、薬剤師として大きくステップアップすることができたと思っています。
また、AST専従になっても感染症の仕事は臓器横断的なので、大きなものを手放したようで実は意外にそうでもないというのが私の個人的な感想です。
ASTの業務にあたっては、まずは「薬剤部を出て、医師のもとへ足を運ぶこと」を最初のゴールにしてみてください。提案できることをいきなり目指す必要はありません。大切なのは、医師の背負っている重荷を少しでも軽くできるように、対話で関わっていくことです。医師と対話することで始まるAST活動が、患者さんにとっても、そして皆さん自身のキャリアにとっても、大きな力になるのではないでしょうか。
(このインタビューは2025年11月13日にオンラインで行いました)


